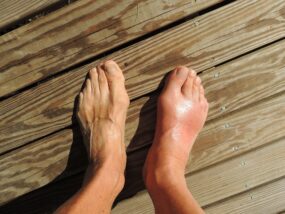
痛風発作を 起こさない人 に注意しなければいけないことを紹介します。
痛風発作を 起こさない人 症状がなく、合併症を招きやすい 「 無症候性高尿酸血症 」
痛風には、発作による痛みや炎症、長期化した場合に現れる痛風結節など、いくつかの特徴的な症状があります。こうした症状により、痛風に関する知識がまったくない人でも、これは何か重大な病気に違いないと気づき、病院に駆け込むきっかけになります。
しかし、尿酸値がかなり高く、いつ痛風発作を起こしてもおかしくない状態にもかかわらず、痛みや炎症などの症状がまったく現れない場合があります。こうした自覚症状がないタイプの高尿酸血症を「無症候性高尿酸血症」といいますが、近年このタイプが増加傾向にあります。高尿酸血症の怖さは、まずなんといっても激痛の痛風発作を引き起こすことです。
無症候性高尿酸血症は、その恐ろしい痛みがないのですから、運がよかったというように考えがちですが、実はまったく逆です。無症候性高尿酸血症はほとんどの場合、気づかないまま放置されることになり、尿酸値が異常に高いままの状態が長期にわたって続くことになります。
そのため病院に行くきっかけがなく、適切な治療を受ける機会を失ったまま、重大な合併症を招くケースが少なくありません。
腎臓への障害に要注意定期健診で尿酸値をチェック
高尿酸血症の人は、痛風発作を起こしやすいということ以外に、脳卒中や心臓病にかかる危険性の高いことが知られています。痛風発作を起こせば、ほとんどの場合病院で治療を受けることになりますから、合併症の恐ろしさを医師から聞き、自分でも健康に気をつけるようになります。
しかし、症状が出ないために気づかないままでいると、重大な合併症の危険性を高めてしまいます。無症候性高尿酸血症の人が最も気をつけなければならないのが、腎臓への障害です。
腎臓は、肝臓と並び称されるほどの「忍耐強い働き者」の臓器で、症状が出たときは障害がかなり進んでいるケースがほとんどです。
腎臓の障害が進めば、それによって他の重大な生活習慣病を合併する危険性も高まりますし、それがまた腎臓の機能低下に拍車をかけます。最悪の場合は、腎不全から尿毒症を起こし、死に至ることもあります。無症候性高尿酸血症を予防し、またその危険性に対処するためにも、定期的に健康診断を受け、尿酸値をチェックすることが重要です。
腎臓は忍耐強い臓器
腎臓は背中側の腰の少し上あたりに、背骨をはさんで左右にひとつずつ並んでいます。大きさはその人の握りこぶしよりちょっと大きめで、そら豆のような形をしています。
愛嬬のある形に似合わず、ちょっとやそっとのことでは音を上げないなかなかの働き者で、肝臓と並んで「沈黙の臓器」と呼ばれて実際、その忍耐強さは並大抵ではなく、何らかの障害で腎機能が半分に低下しても、自覚症状はほとんど現れません。
それだけに、異常に気づいたときには重大な障害を起こしていたなどということになりかねません。定期的に健康診断で腎機能をチェックするなど、十分に注意する必要があります。腎臓の検査は尿検査、血液検査で行います。